ご利用別のご案内
-

初診の方へ
-

再診の方へ
-
診療科・部門
- https://www.nasu.jrc.or.jp/course

教育・講習会
-

救急外来
-

健診・ドック
-

ご出産の方へ
脳神経外科
診療科
診療科の概要

私たち脳神経外科は、「確実に安全に治療できる疾患を、さらに安全に」をモットーに、安全と確実性を最優先した診療を行っています。
私はこれまでに2,300例を超える脳動脈瘤の開頭クリッピング手術を執刀してきましたが、それ以上に多くの非手術症例の診療経験も有しています。とくに未破裂脳動脈瘤の治療では、厳選した症例に対してのみ、きわめて低リスクでの手術を実施しており、1,000例以上の無症候性未破裂動脈瘤に対する手術の後に重い後遺症(半身不随、言語障害)を生じた例はこれまでに確認されていません。
たとえば、脳ドックで脳動脈瘤が見つかっても、ただちに治療を勧めることはありません。画像検査を徹底的に検討し、「これならまちがいなく安全に治療できる」と判断できた場合にのみ、手術をお勧めしています。逆に、手術による後遺症の可能性が少しでもありそうな場合は、「見込み発車」のような安易な介入は避けて慎重に経過観察することをお勧めしています。
脳動脈瘤の診断を受けて不安を感じておられる方へ――まずは私たちにご相談ください。私たちは、4名の常勤医とともに5人体制で診療を行っており、脳卒中や頭部外傷などの救急にも24時間365日体制で対応しております。
院長・脳神経外科主任 河本 俊介
診療内容・特色
当科のモットー
「確実に安全に治療できる疾患を、
さらに安全に」
安全と確実性を最優先し、患者さんの早期回復を目指します。
脳神経外科全般の疾患に対応しておりますが、特に「未破裂脳動脈瘤」と「聴神経腫瘍」に対する高度な外科的治療を最も得意としております。
最先端の手術設備を活用し、高度な技術と豊富な経験をもって、安全かつ精密な外科治療を提供しています。
診療科主任である副院長は、未破裂脳動脈瘤の開頭クリッピング術において2,300件を超える執刀実績を持ち、きわめて低い後遺症率の治療成績を誇ります。
また、聴神経腫瘍の摘出術においても230件を超える執刀経験を有し、日本聴神経腫瘍研究会認定医としての専門的見地から、手術・放射線治療・経過観察といった選択肢の中から、患者さんにとって最適な方針を提案することが可能です。この良性腫瘍の長期的な自然経過と治療効果を熟知している点も、当科の大きな強みです。
これらの実績と信頼により、県内外から多数の患者さんが当院を受診されております。
主な疾患・症状・治療法
(1)未破裂脳動脈瘤の治療(クリッピング・コイル)について(当科の最重点治療対象)
未破裂脳動脈瘤とは?
- 破裂すると命に関わる疾患ですが、すべてが手術の対象ではありません
- 当院では後遺症のリスクが極めて低い場合にのみ手術を行います
- 脳ドックで発見された動脈瘤の多くは、まず「慎重な経過観察」が基本
- 診療科主任をリーダーとして全スタッフがすべての画像を緻密に評価・検討し、納得いただける形での治療判断を行います
脳動脈瘤とは、脳の血管の一部が風船のように膨らんだ状態のことであり(図1)、破裂すると「くも膜下出血」という命に関わる重篤な状態を引き起こす可能性があります(図2)。ただし、未破裂の状態で見つかったすべての動脈瘤が、すぐに手術を必要とするわけではありません(図3)。
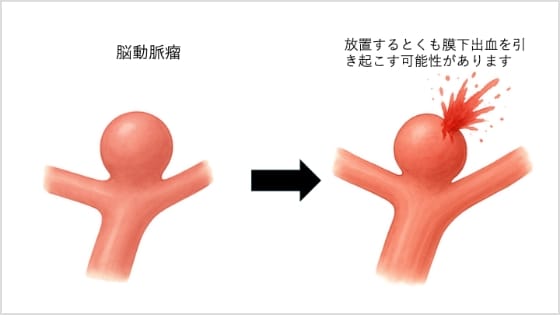
図1

図2
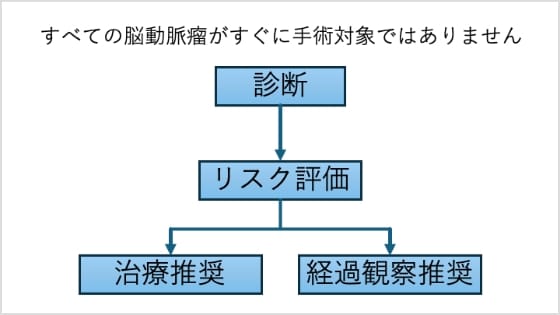
図3
当院では、脳ドックや他の検査で偶然見つかった未破裂脳動脈瘤について、年齢、動脈瘤の大きさ・形・部位に加え、高精度の画像検査により、周囲の血管や脳・神経との位置関係を詳細に評価した上で、破裂リスクと手術安全性のバランスを慎重に判断しています。
そのうえで、手術による後遺症のリスクが限りなくゼロに近く、安全に治療できると判断できた場合にのみ、予防的な治療をご提案しています(図4)。実際、当科主任が執刀した1,000例を超える無症候性未破裂脳動脈瘤のクリッピング手術では、重大な半身不随・言語障害を残した例は確認されていません。
治療法には、開頭して動脈瘤の根元を金属製のクリップで閉じる「クリッピング術」と、血管内からカテーテルを用いて動脈瘤内にコイルを詰める「コイル塞栓術」の2つの方法があります(図4,5)。それぞれの利点と適応がありますが、当院では安全性を最優先に、患者さんにとって最もふさわしい治療法を選択しています。

図4
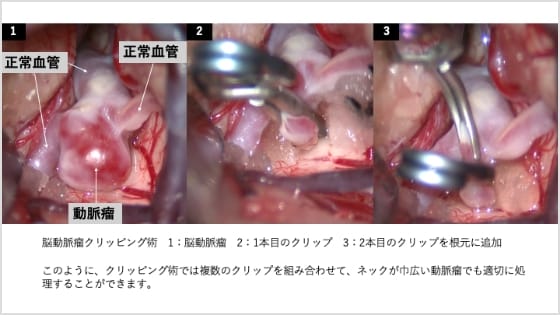
図5
なお、脳ドックで動脈瘤が見つかった場合でも、ほとんどのケースではすぐに手術が必要となることはありません(図6)。

図6
まずは落ち着いてご相談ください。私たちは、納得のいくご説明とともに、患者さんご自身が安心して判断できる治療方針の決定をサポートいたします。
(2)良性脳腫瘍(とくに「聴神経腫瘍」に高い専門性)
聴神経腫瘍とは?
- 良性腫瘍ですが、放置すると歩行不能や顔面の痛みなどのリスク
- 診療科主任による230例を超える手術経験が信頼の証
- 顕微鏡下での繊細な手術により、顔面神経の機能温存(可能な場合には聴力も)を最重視
良性脳腫瘍には、髄膜腫、聴神経腫瘍、下垂体腺腫などがあり、多くは脳ドックや他の検査で偶然発見されることが一般的です。症状のない初期段階では、すぐに手術を行う必要がない場合が多く、正確な診断と慎重な経過観察が重要です。
しかし、腫瘍が徐々に大きくなり周囲の脳や神経を圧迫するようになると、頭痛、めまい、視力障害、聴力低下、顔面麻痺、ふらつきなど、日常生活に支障をきたす症状が現れることがあります。そしてこの段階では、たとえ手術や放射線治療を行ったとしても、治療そのものが複雑化し、神経機能の回復が難しくなりますし、そもそも、神経機能を温存すること自体が困難になることが多いのです。
このため、発見後は定期的な画像検査による経過観察が極めて重要です。
なかでも聴神経腫瘍の治療に関しては、当科が特に高い専門性を有しています。当科主任はこれまでに230例を超える聴神経腫瘍の摘出手術を執刀しており、顔面神経の温存はもちろん、可能な限り聴力の温存も目指した、精緻で丁寧な手術を行っています(図7)。
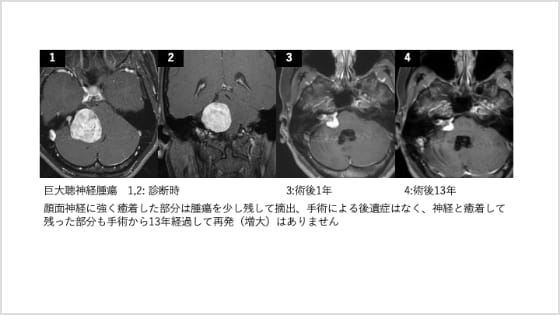
図7
また、日本聴神経腫瘍研究会認定医としての立場から、手術・放射線治療・経過観察といった選択肢の中で、患者さんにとって最も安全で適切な治療方針を提案しています。
そして何よりの強みは、これまでに400名を超える患者さんの治療や経過観察を、20年以上にわたり継続的に診療してきた実績です。治療を行った方だけでなく、経過観察を続けてきた方々の長期的な自然経過と治療効果を、実体験として熟知していることが、当科の大きな特長です。
(3)脳梗塞の予防手術
脳梗塞の大きな原因のひとつは、頸動脈(首の動脈)における動脈硬化による狭窄です(図8)。このような狭窄部では、脳への血流が妨げられたり、血栓が飛んで血管を詰まらせることで、脳梗塞のリスクが高まります。
当科では、こうした状態に対して、「頸動脈内膜剥離術(CEA)」という手術を行っています(図9)。この手術では、動脈の内側にこびりついた動脈硬化性のプラークを直接取り除くことで、脳への血流を回復させ、脳梗塞の発症を未然に防ぎます。
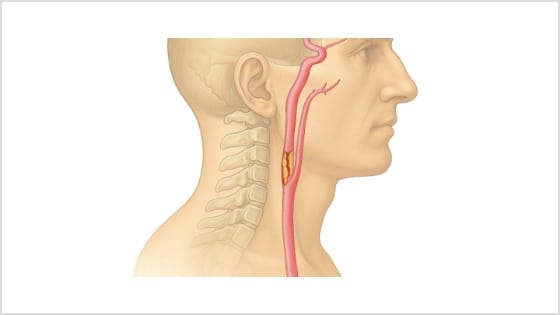
図8
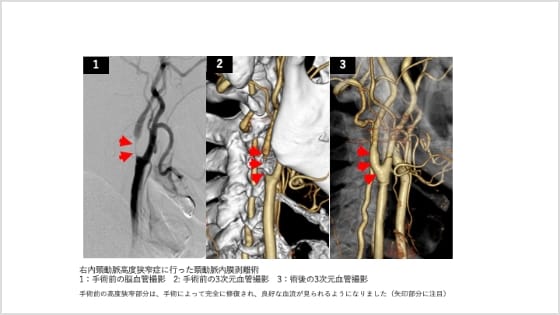
図9
近年では、カテーテル治療(ステント留置など)によって、メスを使わずに狭くなった血管を内側から広げる治療法も選択可能となっており、患者さんの状態に応じた最適な方法を選んでいます。
さらに、脳の奥にある細い血管が高度に狭くなっている場合や、すでに閉塞している場合には、脳血管バイパス術が有効です。たとえば、頭皮の血管(浅側頭動脈)を脳内の中大脳動脈に直接つなぐ「STA-MCA吻合術」(図10)では、脳への新たな血流ルートをつくり、脳梗塞の予防を図ります。
このバイパス手術は、直径1ミリ前後の非常に細い血管同士を、手術用顕微鏡下で、髪の毛よりも細い糸で縫い合わせる繊細な技術が求められます(図11)。しかしながら、脳血管障害に精通した脳神経外科医にとっては、安全性が確立された安定した手術法です。
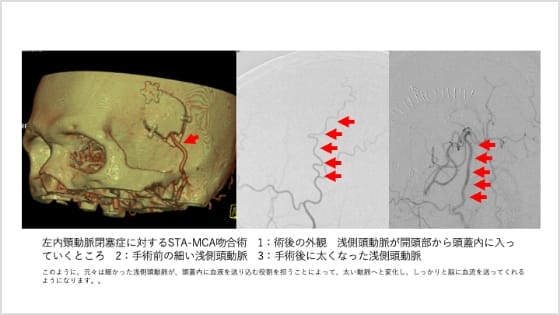
図10
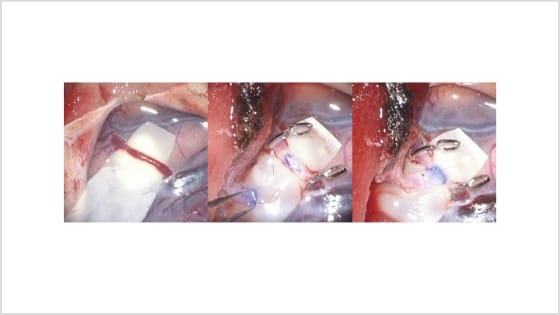
図11
患者さんの状態に応じて、手術・カテーテル治療・経過観察のいずれが最も適切かを丁寧に判断し、脳梗塞を未然に防ぐ最善の医療をご提案いたします。
(4)もやもや病
もやもや病は、脳の主要な動脈が徐々に細くなっていく(進行性狭窄)疾患で、代わりに発達してくる細く異常な血管が画像上で“もやもや”と見えることから、この名前がついています(図12)。
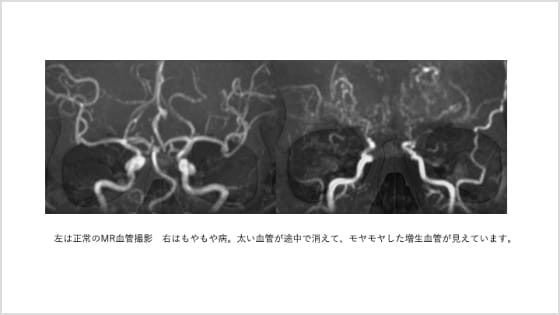
図12
小児では脳梗塞の前駆症状として発症することが多く、成人では脳出血を契機に診断されることもあります。この疾患はアジア人に多くの報告があり、遺伝的な背景が関与していると考えられています。
診断には、MRIや脳血管撮影(MRAやDSA)などの画像検査が必要です。なお、もやもや病と診断されたからといって、すべての患者さんに手術が必要というわけではありません。
しかしながら、脳の血流が低下している場合には、バイパス手術が脳梗塞の予防に有効とされています。また近年の研究では、出血型のもやもや病においても、適切なバイパス術により脳出血のリスクを軽減できる可能性が示されています。
当院では、もやもや病に関する豊富な診療経験を持つ医師が在籍しており、精密な画像診断に基づいて、患者さん一人ひとりに最適な治療方針を検討・ご提案しております。
実績
手術実績(直近1年間)
- 開頭クリッピング術:49件
- 開頭脳腫瘍摘出術:23件
- 開頭血腫除去術:10件
- 血行再建術:11件
- 頸動脈内膜剥離術(CEA):3件
- 慢性硬膜下血腫穿頭術:40件
- 急性硬膜外・硬膜下血腫の開頭術:7件
手術設備:術中モニタリング/神経内視鏡/ナビゲーションシステムを導入し、精度の高い安全な手術を実施しています。
ドクター紹介

河本俊介(東京大学卒)院長・診療科主任
- 脳動脈瘤クリッピング術:2,300件超の実績
- 聴神経腫瘍摘出術:230例超の経験
- 脳神経外科専門医・指導医/脳卒中専門医・指導医/脳卒中の外科学会技術指導医/脳ドック学会認定医/聴神経腫瘍研究会認定医

深谷 春介(獨協医科大学卒)
- 脳神経外科専門医・指導医/脳卒中専門医・指導医/脳卒中の外科学会技術指導医

奥貫 かなえ(獨協医科大学卒)
- 脳神経外科専門医・指導医/脳卒中専門医・指導医
大本 裕次郎(琉球大学卒)
- 脳神経外科専攻医
教育プログラム
那須赤十字病院脳神経外科は、獨協医科大学脳神経外科の連携施設として、専攻医の教育にも力を入れております。専門医取得を目指す若手医師が、実践的かつ高度な医療技術を習得できる環境を整備しています。
患者さんにとって最善の医療を提供し続けるために、私たちは常に技術の研鑽と医師の育成に努めています。
患者さんの声
那須赤十字病院脳神経外科では、多くの患者さんから温かいご感想をいただいています。ここでは、その一部をご紹介いたします。
- 以下は、実際に当院で治療を受けられた患者さんやご家族の声をもとに、匿名性に配慮して再構成したものです。治療内容や経過には個人差がありますので、詳しくは診察時にご相談ください。
重症くも膜下出血から奇跡的な回復を遂げて
50代・女性のご家族の声
(那須塩原市在住)
妻が重症のくも膜下出血で救急搬送されました。
検査の結果、「通常のクリッピングやコイル治療では対応できない難しい動脈瘤」で、手から血管を採取してバイパス手術を行う必要があると説明を受けました。
正直、「右手足に麻痺が残るかもしれない」「言葉が話せなくなるかもしれない」「命の危険もある」と聞かされたときは、ただただ絶望していました。 しかし、8時間を超える大手術は見事に成功し、後遺症は一切なく、妻は2週間後には点滴も外れ、残すは軽いリハビリのみという状態にまで回復しました。
あのときの説明からは想像もできなかった奇跡のような回復です。那須赤十字病院の脳神経外科チームの皆さまには、心から感謝しています。
遠方からの通院でも迷いはなかった
40代・女性(埼玉県在住)
かかりつけの先生に脳動脈瘤があると診断され、河本先生をご紹介いただきました。 2023年に獨協医大から那須赤十字病院に移られたと伺い、多少距離はありましたが迷わず受診しました。
実際に行ってみると、新幹線で那須塩原駅まで行き、そこからタクシーで15分。想像していたよりもずっとアクセスが良く、通院に不便は感じませんでした。
診察では、画像を見ながらのとても丁寧でわかりやすい説明に安心感を覚え、すぐに手術をお願いすることに。
術後7日目に抜糸、8日目に予定通り退院となり、後遺症もまったくありません。本当に感謝しています。
再発にも迅速かつ安全な対応
50代・男性 医療職(栃木県内)
10年以上前、河本先生が獨協医大におられた頃、最初の脳動脈瘤の手術をお願いしました。 それ以来、年に1度の検査を受けながら経過を見ていただいてきました。
最近、新たな動脈瘤が見つかりましたが、「安全に手術可能なタイプ」と説明していただき、先生が異動された那須赤十字病院で再び手術を受けました。
医療従事者として、信頼できる先生に継続して診ていただける安心感は何にも代えがたいものです。
4cmの聴神経腫瘍から、顔面神経を温存して復帰
60代・女性(県北地域在住)
近くの病院で直径4センチの聴神経腫瘍と診断され、非常に驚きました。
知人から「河本先生に手術してもらうと良い」と聞き、獨協医大ではなく那須赤十字病院に移られたことを知り、こちらでお世話になることにしました。
手術は約6時間かかりましたが、顔面神経に密着した部分を除き、腫瘍の98%を摘出。顔の動きや聴力にも影響はなく、まったく後遺症もありません。
術後1週間で退院し、早々にもとの生活に完全に戻ることができました。
信頼できる先生に巡り会えて本当に良かったです。
よくあるご質問
- Q1脳ドックで「脳動脈瘤が見つかった」と言われました。どうすればいいですか?
- Q2脳動脈瘤の手術にはどのくらいの時間がかかりますか?
- Q3脳動脈瘤の手術にはどれくらい費用がかかりますか?
- Q4手術後の生活に制限はありますか?
スタッフ紹介
-

常勤
河本 俊介
かわもと しゅんすけ
役職
院長
脳神経外科部長(診療科主任)専門
脳血管障害手術:脳動脈瘤手術 血行再建術(バイパス手術・頚動脈内膜剥離術)など
微小血管減圧術:顔面けいれん 三叉神経痛など
良性脳腫瘍:(髄膜種 聴神経腫瘍等)
その他脳神経外科一般博士号・認定医等
- 医学博士
- 日本脳神経外科学会認定専門医
- 日本脳卒中学会認定脳卒中専門医
- 日本脳卒中学会認定脳卒中指導医
- 日本脳卒中の外科学会技術指導医
- 獨協大学臨床研修指導医
- 栃木県難病指定医
-

常勤
奥貫 かなえ
おくぬき かなえ
役職
脳神経外科部長
専門
脳血管障害手術:脳動脈瘤手術 血行再建術(バイパス手術・頚動脈内膜剥離術)など
その他脳神経外科一般博士号・認定医等
- 医学博士
- 日本脳神経外科学会専門医
- 日本脳卒中学会専門医
- 脳梗塞rt-PA適正使用講習会修了者
-

常勤
深谷 春介
ふかや しゅんすけ
役職
脳神経外科部長
専門
脳血管障害手術:脳動脈瘤手術 血行再建術(バイパス手術・頚動脈内膜剥離術)など
微小血管減圧術:顔面けいれん 三叉神経痛など
良性脳腫瘍:(髄膜種 聴神経腫瘍等)
その他脳神経外科一般博士号・認定医等
- 医学博士
- 日本脳神経外科学会専門医
- 日本脳神経外科学会指導医
- 日本脳卒中学会専門医
- 日本脳卒中の外科学会技術認定医
- 日本脳卒中の外科学会技術指導医
- 脳梗塞rt-PA適正使用講習会修了者
- 緩和ケア研修会修了者
- 臨床研修指導医
-

常勤
綱島 南
つなしま みなみ
役職
脳神経外科医師
-

非常勤
大本 裕次郎
おおもと ゆうじろう
役職
非常勤嘱託医師
-
非常勤
荒川 明子
あらかわ あきこ
役職
嘱託医師
-
非常勤
黒川 龍
くろかわ りゅう
役職
嘱託医師
-
非常勤
荻野 雅宏
おぎの まさひろ
役職
嘱託医師
専門
(外来)てんかん外科専門外来
-
非常勤
宇塚 岳夫
うづか たけお
役職
嘱託医師
専門
(外来)脳腫瘍専門外来
-
非常勤
新郷 哲郎
しんごう てつろう
役職
嘱託医師
専門
(外来)
-
非常勤
池田 剛
いけだ ごう
役職
嘱託医師
-
非常勤
竹川 英宏
たけかわ ひでひろ
役職
嘱託医師
獨協医科大学脳神経内科教授 -
非常勤
津久井 大介
つくい だいすけ
役職
嘱託医師
外来診察予定表
| 月 | 火 | 水 | 木 | 金 | 土 | |
|---|---|---|---|---|---|---|
| 午前 | 河本 | 奥貫 | 荒川 |
藤本 黒川 (第2週以外) |
深谷 (受付11:00まで) |
池田 第1週 |
| 午後 | 荻野 てんかん外来 (第4週) 新郷 (第2週) 宇塚 (第1・3週) |
都合により診察担当医を変更することがあります。
以下は、各診療表の凡例となります。
赤字 | 院長・名誉院長・副院長・診療部長を示します。
青字 | 非常勤医師を示します。
《》 | 専門外来も兼ねています。
| 日程 | 医師 | 変更内容 |
|---|---|---|
| 荒川医師 | 休診 | |
| 池田医師 | 代診 2026年6月20日 | |
| 黒川医師 | 休診 |











